In questo particolare momento non possiamo non parlare di come il Lockdown dovuto al Covid19 possa essere considerato soprattutto nell’ambito della popolazione anziana ,grave fattore correlato all’Ictus.
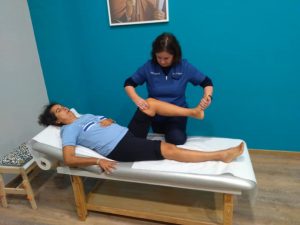
La Fisioterapia in generale e la Fisioterapia Domiciliare in particolare può essere quindi di grande aiuto e rivestire un ruolo fondamentale nella cura e nella prevenzione di fattori di rischio Pericolosissimi causati dal prolungato Lockdown dovuto al Covid19. In quest’ottica la nostra esperienza ci consente di aiutare quella fetta di popolazione che necessita di terapie fisioterapiche appropriate.
Gli Ictus sono attacchi cerebrali che si verificano quando l’apporto di sangue al cervello si blocca.
Di fatto è un’emergenza medica che richiede cure mediche immediate.
Statisticamente circa 800.000 persone hanno un ictus ogni anno, il che equivale a circa una persona ogni 40 secondi.
Durante un ictus, il cervello non riceve abbastanza ossigeno o sostanze nutritive, causando la morte delle cellule cerebrali; questo è il motivo per il quale è fondamentale che a diagnosi ed il trattamento avvengano il più rapidamente possibile n modo da ridurre al minimo il danno cerebrale. Il modo più efficace per prevenire gli ictus è attraverso il mantenimento di uno stile di vita sano e il trattamento delle condizioni sottostanti che potrebbero essere un fattore di rischio.
Trattamento
Poiché gli ictus ischemici ed emorragici hanno cause diverse, entrambi richiedono diverse forme di trattamento; la rapidità della diagnostica è importante non solo per ridurre il danno arrecato al cervello, ma anche perché un trattamento adatto per un tipo di ictus può essere dannoso quando si trattano tipi diversi.
Ictus ischemico
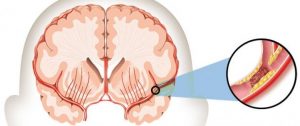
Gli ictus ischemici sono causati da ostruzione o restringimento delle arterie, pertanto il trattamento si concentra sul ripristino di un flusso adeguato di sangue al cervello.
Il trattamento inizia con farmaci che abbattono i coaguli e impediscono agli altri di formarsi. L’aspirina può essere somministrata, così come l’iniezione di attivatore del plasminogeno tissutale (TPA). La TPA è molto efficace nel dissolvere i coaguli ma deve essere iniettata entro 4,5 ore dall’inizio dei sintomi dell’ictus.
Le procedure di emergenza comprendono la somministrazione di TPA direttamente in un’arteria cerebrale o l’uso di un catetere per rimuovere fisicamente il coagulo. La ricerca è ancora in corso per quanto riguarda il beneficio di queste procedure.
Esistono altre procedure che possono essere eseguite per ridurre il rischio di ictus o TIA.
Un’endoarterectomia carotidea prevede un intervento chirurgico che apre l’arteria carotide e rimuove qualsiasi placca che potrebbe ostruirla.
In alternativa, un’angioplastica che prevede l’inserimento di un palloncino in un’arteria ristretta tramite catetere e quindi l’installazione di un tubo a rete chiamato stent nell’apertura, per impedire all’arteria di restringersi nuovamente.
Ictus emorragico
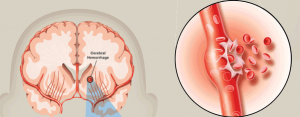
Gli ictus emorragici sono causati da perdite di sangue nel cervello, quindi il trattamento si concentra sul controllo dell’emorragia e sulla riduzione della pressione sul cervello.
Il trattamento può iniziare con farmaci somministrati per ridurre la pressione nel cervello, controllare la pressione sanguigna generale, prevenire le convulsioni e prevenire l’improvvise costrizioni dei vasi sanguigni.
Se un individuo sta assumendo anticoagulanti che fluidificano il sangue o un farmaco antiaggregante , possono essere somministrati dei farmaci per contrastare gli effetti del farmaco o delle trasfusioni di sangue per compensare la perdita di sangue.
La chirurgia può essere utilizzata per riparare qualsiasi problema con i vasi sanguigni che hanno condotto o potrebbe portare a ictus emorragici. I chirurghi possono posizionare piccoli morsetti alla base di aneurismi per fermare il flusso di sangue e prevenire la rottura.
Se l’emorragia è causata da malformazioni artero-venose (AVM), la chirurgia può essere utilizzata anche per rimuoverli se non sono troppo grandi e non troppo profondi nel cervello.
Gli AVM sono connessioni intricate tra le arterie e le vene che sono più deboli e scoppiano più facilmente rispetto ad altri vasi sanguigni normali.
Gli ictus sono eventi che cambiano la vita che possono influenzare una persona sia fisicamente che emotivamente.
Dopo un ictus, il recupero di successo comporta spesso terapie e supporto specifici:
Fisioterapia: la riabilitazione specialistica è fondamentale nell’aiutare una persona a imparare di nuovo il movimento e la coordinazione.
Logopedia: aiuta a risolvere problemi di produzione o comprensione della parola.
Terapia occupazionale: viene utilizzata per aiutare una persona a migliorare la propria capacità di svolgere attività quotidiane di routine, come fare il bagno, cucinare, vestirsi, mangiare, leggere e scrivere.
Supporto da parte di amici e familiari: le persone più vicine a una persona dovrebbero offrire supporto pratico e comfort dopo un ictus.
Permettere agli amici e alla famiglia di sapere cosa si può fare per aiutare è molto importante.
La riabilitazione è una parte importante e continua del trattamento.
Con la giusta assistenza e il supporto dei propri cari, è possibile riacquistare una qualità di vita soddisfacente.
 amente ricco di carboidrati e zuccheri, di carne e latticini, quindi forse sarebbe meglio dire, semplicemente, troppo ricco.
amente ricco di carboidrati e zuccheri, di carne e latticini, quindi forse sarebbe meglio dire, semplicemente, troppo ricco.